

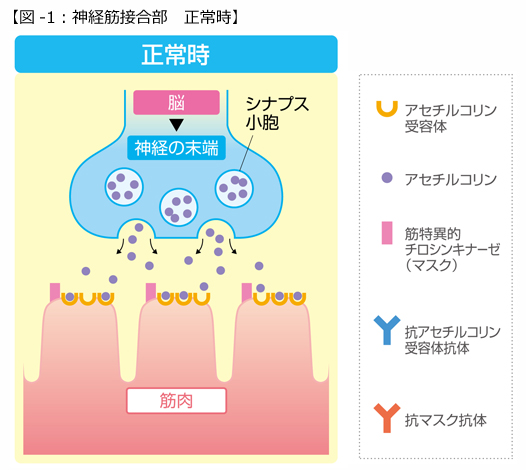
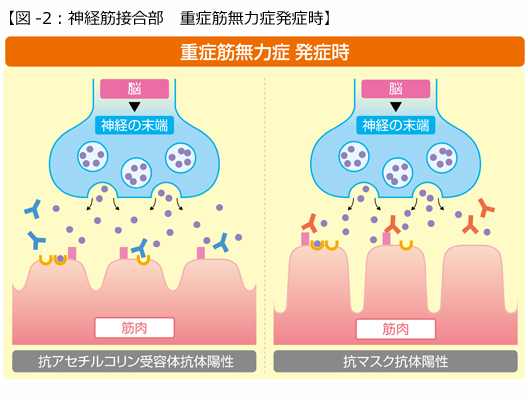
重症筋無力症(Myasthenia Gravis:以下、MG)の名前の由来は、Myasthenia:ギリシャ語で「筋・無力」とGravis:ラテン語形容詞で「重症」からきています。重症筋無力症は、神経と筋肉が接する場所(神経筋接合部といいます)を標的とした自己抗体により発症する自己免疫疾患です(図-1)。抗アセチルコリン受容体抗体陽性MG(図-2左)では、抗体と補体の働きによって筋肉側の膜が破壊され、アセチルコリン受容体が減少、ひだが浅く単純化します。抗筋特異的チロシンキナーゼ(以下マスク)抗体陽性MG(図-2右)では、補体の関与がないため膜の破壊は少なく、抗体によってマスク蛋白の働きが阻害されるためにアセチルコリン受容体が減少すると考えられています。両者ともに筋肉側のアセチルコリン受容体の数が減少するために、神経から筋肉への刺激の伝達が阻害されて疲れやすさや脱力が生じると考えられています。なお、筋力低下のおこる部位は、自分の意思で動かすことのできる骨格筋(随意筋)のみで、心筋や平滑筋などの不随意筋の力が弱くなることはありません。
まぶたが下がる(眼瞼下垂)、物が二重に見える(複視)の眼症状で発症することが多く、病期をとおしてこの眼症状はほとんどの患者さんに見られます。長年にわたってこの眼症状だけの眼筋型の患者さんもいますが、多くの患者さんは手足や飲み込む力などの全身の筋力も低下する全身型に分類されます。さらに全身型の患者さんでは、食べ物が飲み込めない(嚥下困難)、しゃべりにくい(構音障害)などの症状に加え、息苦しさの症状が見られることもあります。呼吸困難が強くなれば生命にかかわることがあり、重症筋無力症でみられる呼吸筋麻痺をクリーゼと言い、医療機関への救急受診が必要となります。
MGの患者数は、2006年の全国疫学調査では、人口10万人あたり11.8人(全国で15,000人)で男女比は1:1.7と女性に多く、発症年齢は10歳以下の小児と女性では30~40歳代および50~60歳代のふたつのピーク、男性では60歳代に発症のピークがあります。20年前の全国疫学調査に比べ、患者数が2倍になり、また50歳以上の発症者が増加しています。
MGは、眼症状を含めて、一般の筋脱力とは異なり、運動の持続が困難で休息による筋力の回復が特徴です。またそれらの自覚症状は、一日のうちで朝軽く、夕方や夜に強くなる変動(日内変動)を示したり、日により症状が変動(日差変動)することが特徴です。これらの自覚症状や診察所見に加え、以下の検査結果を総合的に評価し、類似の症状を示す他の疾患を鑑別してMGと診断します。
神経と筋肉の間の刺激の伝達を改善させる、即効性で短時間作用の抗コリンエステラーゼ薬を静脈注射して、眼や全身の症状が一時的に改善することを確認します。
・抗アセチルコリン受容体抗体
全身型MGの患者さんの約8-9割で検出され、眼筋型の患者さんでは陽性率が低くなります。
・抗マスク抗体
抗アセチルコリン受容体抗体陰性の場合、約3割の患者さんにマスクに対する抗体がみられます。但し、本検査は現在のところ限られた施設・検査会社でしか実施できず保険で行うことは出来ません。
手、肩や顔などの筋肉を支配する神経を繰り返し電気的に刺激を行い、得られる筋肉からの波形を観察します。MGの患者さんでは、刺激を繰り返すと次第に波形が小さくなる現象(waning)がみられます。
CTまたはMRIで胸腺腫や胸腺肥大(過形成)の有無を検索します。約3割の患者さんに見られる胸腺腫の検索には*PET-CTが有用です。
ランバート・イートン症候群、筋ジストロフィー、多発筋炎、周期性四肢麻痺、甲状腺ミオパチー、ミトコンドリアミオパチー、進行性外眼筋麻痺、先天性ミオパチー、眼瞼けいれん、などの筋力低下(脱力)や眼瞼下垂をきたす病気を除外する必要があります。
*PET-CT:細胞の糖代謝を画像化するPET検査にCTの形態画像を重ね合わせることで精度の高い診断画像が得られる検査。
治療方針をたてる際には、発症年齢、眼筋型か全身型か、重症度、胸腺異常を伴っているか否か、抗アセチルコリン受容体抗体や抗マスク抗体の有無などを考慮します。また、約1割の患者さんに甲状腺疾患(甲状腺機能亢進症や慢性甲状腺炎など)の合併がみられ、その場合は甲状腺の治療も行いながらMGの治療をすすめていきます。
MGの患者さんの多くに、免疫に関係する器官である胸腺に異常(胸腺腫、胸腺肥大)がみられます。胸腺腫を合併する場合は原則的に胸腺腫摘除術の対象となりますが、胸腺腫が見られない場合、早期に拡大胸腺摘除を行うか否かは、胸腺画像異常の有無、発症年齢、重症度、自己抗体の有無等を考慮します。
MGの治療としては、まず症状を軽減する抗コリンエステラーゼ薬による対症療法がおこなわれます。胸腺摘除の適応がある場合は、発症の早期に拡大胸腺摘除術を行います。近年、患者さんの負担の軽い胸腔鏡を用いた内視鏡下での胸腺摘除が普及してきています。これらの治療で効果不十分な場合は、ステロイド薬や免疫抑制剤を長期間にわたり使用します。また、これらの治療で十分な効果が得られない場合や術前の状態の改善をはかるためや、症状の増悪をきたした場合には症状の一時的改善を期待して血液浄化療法や免疫グロブリン療法を考慮します。免疫グロブリン療法は1日あたり400mg/kg体重を5日間、連続して点滴静脈注射をします。免疫グロブリン療法は、血液浄化療法に比べ効果発現が遅延する傾向がありますが、血液浄化療法のような特別な装置が必要でなく、通常の点滴で簡便に実施できるので、患者さんの全身状態が不良であったり、小さな体格の小児や高齢者にも施行しやすいというメリットがあります。
<独立行政法人国立病院機構宇多野病院 小西 哲郎先生(2012年8月監修)>